2026年改定は精神科訪問看護の「質の二極化」を促す

今回の改定は、重症者への専門的ケアを評価し、形式的な訪問を排除する方向性です。

地域連携と重症者対応への高い評価
重い精神疾患を抱えた利用者の地域生活を継続支援するステーションに対し、新たな加算や上位区分が創設されました。訪問回数だけでなく、連携の質や利用者の状態改善を評価する仕組みが強化されています。
漫然とした短時間訪問へのルールの厳格化
一方で、内容の薄い短時間訪問で件数だけを稼ぐような運用については、算定要件が明確に厳しくなっています。訪問時間と実施内容の記録が、これまで以上に重要になります。
精神科特化型ステーションが「機能強化型」へ

従来の機能強化型(1〜3)は看取りや難病の実績が要件で、精神科専門のステーションには取得困難でした。2026年改定では、精神科に特化した第4の区分機能強化型訪問看護管理療養費4(Type 4)が新設され、専門性が正式に評価されます。
機能強化型Type 4の新設要件と9,030円のインパクト
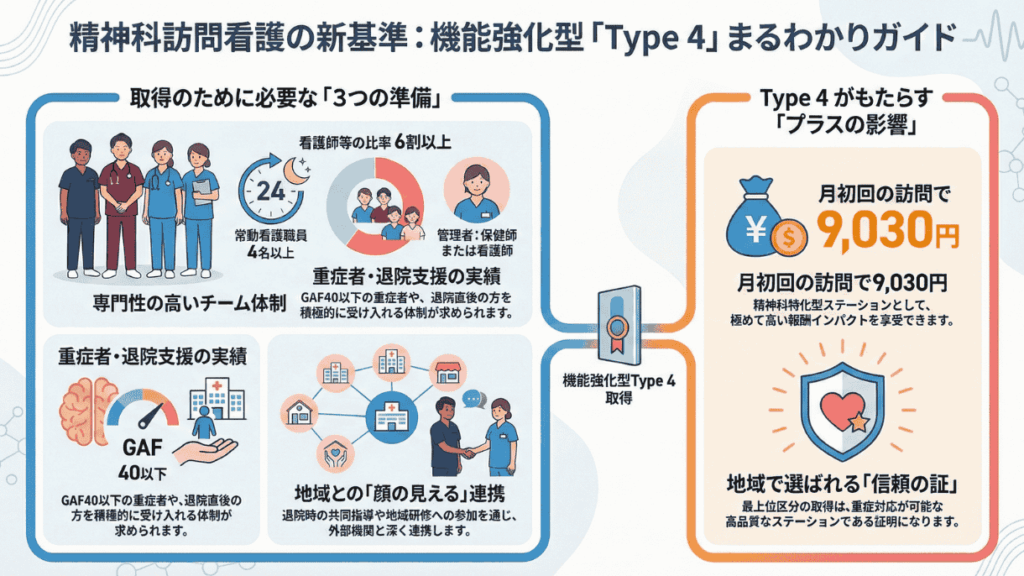
Type 4を算定するためには、以下の施設基準を満たす必要があります。
| 要件 | 内容(抜粋・答申時点) |
| 人員基準 | 常勤の保健師・看護師・准看護師が4名以上。うち6割以上が保健師・看護師(准看護師は4割以下) |
|---|---|
| 管理者 | 保健師または看護師 |
| 24時間対応 | 24時間対応体制加算の届出が必要 |
| 精神科実績 | 重点的な支援を要する精神障害者への訪問看護について、相当の実績を有する |
| 地域連携 | 退院時共同指導、医療機関との情報共有、地域研修への参加実績等 |
算定できる報酬は、月の初日の訪問につき9,030円(機能強化型訪問看護管理療養費4)です。仮に月20人の利用者全員に算定できれば、月18万円以上の増収になります。精神科に特化して支援してきた事業所にとって、実績を正当に評価される仕組みが整いました。
個別改定項目本文では「9,000円」と表記される箇所もありますが、費用の額の算定方法(別紙2)では「903点(9,030円)」として明記されています。本記事では実務上の請求額に近い後者の数値を採用しています。
看取りがなくても精神科の実績で評価される
これまで機能強化型の算定を諦めていたステーションの多くは、看取りをほぼしていないから取得は難しいと考えていたかもしれません。Type 4はその壁を取り払い、精神障害者への重点的な支援実績を評価の軸としています。具体的には、以下のような実績が該当する見込みです。
- GAFスコアが低い(重症度が高い)利用者を複数担当していること
- 精神科病院からの退院直後の利用者を継続的に受け入れていること
- 措置入院や医療保護入院の履歴がある利用者を地域で支えていること
- 主治医や相談支援専門員と定期的にカンファレンスを実施していること
これらは支援実績の例ですが、Type 4は精神科の評価と、難病等の重症者(別表7/8)の実績維持が並行して求められる構成です。施設基準の具体的な解釈については、告示・通知で必ず最終確認を行ってください。
小規模ステーションでも目指せる?Type 4を取得するまでのステップ
要件は、小規模ステーションにとって決して遠い話ではありません。現在の体制を確認しながら、以下のステップで準備を進めることができます。
ステップ1:体制の確認(今すぐ)
現在の常勤換算人数を確認し、准看護師の比率を計算します。常勤が3名の場合は、1名採用あるいはパートから常勤への転換で要件を満たせる可能性があります。
ステップ2:実績の見える化(今すぐ〜3か月以内)
重点的な支援を要する精神障害者をリストアップします。GAF評価や退院後の受け入れ記録を整理し、実績として提示できる形に整えることが先決です。
ステップ3:地域連携の記録化(3〜6か月以内)
退院時の共同指導や医療機関との会議への参加を、記録として残す習慣をつけます。会議録や参加証明は保管するルールを設けましょう。
【深掘り】算定実績を積むための重点支援対象の選定とケアのポイント
Type 4の取得において、特に問われるのが重点的な支援を要する精神障害者の確認です。現場では以下のような利用者が対象の中心になります。
- 統合失調症・双極性障害で服薬管理が困難な方:薬物療法の自己判断中断リスクが高く、バイタルサイン確認と服薬観察が継続的に必要。主治医への定期報告を記録に残しましょう。
- ひきこもり状態が長期化している方:段階的なコミュニケーションで自己効力感を高める支援が必要。対人関係の変化や日常生活の改善を記録に残すことが実績につながります。
- 地域移行後まもない方:退院後の不安定な時期を地域で支えることが、特に評価される場面です。入院中からの情報共有と退院後のフォロー記録を丁寧に管理しましょう。
これらの実績を積み上げることが、Type 4取得への近道です。
(同一建物居住者向け)20分未満は算定不可へ|現場の対策

2026年改定のもう一つの大きな変更が、訪問時間に関するルールの明文化です。算定にあたっては、適切な時間(30分以上を標準とし、20分を下回らない)の指定訪問看護を実施し、その時間を訪問看護記録書に記載することが明確化されました。
つまり、従来から存在する「30分未満」区分(精神科訪問看護基本療養費(Ⅰ)・(Ⅲ)が対象)は引き続き有効ですが、とくに同一建物居住者向けの枠(精神科訪問看護基本療養費(Ⅲ)等)においては、下限が20分に設定されます。20分を下回る訪問では、基本療養費そのものが算定できないと解釈されます。
安否確認だけの訪問はNG?算定のために必要な適切な看護時間
20分ルールの背景には、安否確認のみで終わる内容の薄い訪問が一部で行われていた実態があります。精神科訪問看護の報酬は、専門的な看護・療養上の指導を適切な時間をかけて提供するための対価であり、安否確認だけでは本来の目的を果たせません。
具体的には、以下のような内容が適切な看護時間の中に含まれる必要があります。
- バイタルサイン(血圧・脈拍・体温など)の測定と評価
- 服薬状況の確認・服薬指導
- 精神症状の観察(言動、表情、生活リズムなど)
- 日常生活(睡眠・食事・清潔)への援助や助言
- 本人・家族へのコミュニケーション支援
- 主治医や相談支援専門員への連絡・報告の要否確認
精神科訪問看護の現場実態と今後の解釈
精神科訪問看護では、病状の波や信頼関係の段階によって、玄関先での声かけや状態確認のみで終わる日、バイタルサイン測定さえ受け入れてもらえない日も、現実には少なくありません。こうした精神科ならではのケースが、20分ルールとどのように整合するかについては、現時点では確定的な解釈を示すことができません。
詳細な解釈は、3月以降の告示やQ&Aで必ず確認してください。
実際の開始・終了時刻の記録が重要に(全訪問看護共通)|レセコン整合性の罠
改定により、訪問看護記録書への実際の開始・終了時刻の記載が、すべての訪問で必須となりました。現時点で「訪問時間:30分」とだけ記録しているステーションは、時間の根拠を残す運用の整備が急務です。
注意すべきは、レセプトコンピューター(レセコン)入力時間との整合性です。記録書の時刻とレセコンの入力が1分でもずれていると、指導・監査の際に改ざんを疑われるリスクがあります。特に以下の点を確認しましょう。
- 記録書への記載とレセコン入力は、同一情報から転記されているか
- 時刻の切り捨て・切り上げをしていないか(約30分という曖昧な記録はNG)
- 20分を切る訪問が複数回発生していないか(特に短時間になりやすい利用者の確認)
訪問看護ソフトの日報から自動的に算定時間が反映される機能を活用すれば、転記ミスを防げます。
管理者が導入すべき記録運用のルール
現場スタッフが時刻記載を忘れたり、実際の訪問時間と異なる数字を記録したりという事態が起きないよう、管理者としてルールを整備する必要があります。以下の対応を検討してください。
① 訪問前後の時刻記録を習慣化する
スタッフが訪問に出発する際と帰宅する際に、必ず時間を記録するフローを設けます。スマートフォンで時刻を記録するアプリや、日報への即時入力を現場ルールとして定着させましょう。
② 短時間訪問のアラートを設定する
訪問時間が20分未満になりやすい利用者を事前に把握し、担当スタッフに注意点を共有します。記録ソフト上で20分未満のデータが入力されたときにアラートが出る設定があれば活用します。
③ 月1回の記録チェックを定例化する
月末に全利用者の訪問記録を見渡し、算定漏れや時間の不備がないか確認します。問題が見つかれば翌月の対策に繋げられます。少人数のステーションでも、管理者自身が月に1時間確保するだけで算定ミスは大幅に減らせます。
④ 紙とソフトの二重管理をしているステーションは特に注意
都道府県の方針によっては、電子記録に加えて紙の記録書の保存を義務付けているケースがあります。この場合、手書きの紙への記入時刻とソフトへの入力時刻にズレが生じやすくなります。どちらを記録の起点とするか、運用ルールを明確にしましょう。
【実務テクニック】看護の質を落とさず時間を可視化する記録書作成のコツ
30分以上の訪問を実施していても、記録の内容が不十分で算定要件を満たしているか確認が必要なケースがあります。記録書は、なぜその時間が必要だったかを第三者が読み取れる形にすることも大切です。
SOAP形式やナラティブ形式など専用ソフトの様式はステーションによって異なります。様式を問わず、記録に盛り込むべき内容の原則は共通しています。
- 観察内容を具体的に書く:様子を確認した、ではなく「表情が硬く視線が合いにくい状態。本人より昨夜は2時間程度しか眠れなかったとの申告あり」など、本人の言葉や行動の変化を具体的に入れる。
- 支援内容に理由を付記する:服薬確認実施、ではなく「処方変更後3日目のため服薬状況・副作用症状を重点確認。本人から眠気の訴えあり。主治医への報告要否を検討し、今回は経過観察と判断」のように。
- 環境・生活状況の変化を記録する:自宅内の整理状況が悪化しており、本人に気になる点を確認。次回訪問時に片付けの援助を行う旨を説明した、など。
記録は看護の質を証明するとともに、次回訪問者へのバトンとなります。記録時間を増やすのではなく、伝わる言葉選びを意識するだけで質は大きく変わります。
▶ 精神科訪問看護の対象者・支援内容・制度の全体像を改めて確認したい方は、「精神科の訪問看護に必要なこと|支援内容・制度・経営のコツを解説」をご覧ください。
GAFは今後どう扱われる?現場で困らない評価・アセスメントの整え方

精神科訪問看護基本療養費(Ⅰ)・(Ⅲ)の算定要件として、GAF(機能の全体的評定)尺度は主要な指標として活用されてきました。2026年改定の訪問看護管理療養費の見直しを巡っては、要件の整理が進められています。現時点では算定要件としての位置づけは告示待ちの状態ですが、多職種連携やアセスメントの共通言語としてのGAF尺度の重要性は変わりません。
GAF尺度とは何か?スタッフが迷わないための評価基準のシンプル解説
GAF尺度は、利用者の心理的・社会的・職業的機能の全体を0〜100点で評価するスケールです。点数が低いほど重症度が高く、地域での自立生活が困難な状態を表します。
| GAFスコア | おおまかな状態の目安 |
| 91〜100 | ほぼ症状なし。良好な社会生活を送れている |
|---|---|
| 71〜90 | 軽度の症状あり。日常生活に支障は少ない |
| 51〜70 | 中等度の症状または社会生活上の困難あり |
| 41〜50 | 重篤な症状または重大な機能障害あり |
| 31〜40 | 現実検討力の障害または家族・仕事・判断力に重大な支障 |
| 21〜30 | 行動が幻覚・妄想に影響されているまたは重篤なコミュニケーション障害あり |
具体的には、これまでの制度設計ではGAF40以下と評価された利用者が月に5人以上いることが、上位区分の施設基準の一つとして求められてきました。今回の改定でこの実績要件がどう再整理されるかについては、今後の公式資料を注視する必要があります。
月5人以上の「40以下」利用者を管理できているか?
自ステーションの利用者は全員それ以下では、と感じる管理者もいるかもしれません。しかし重要なのは、評価を毎月記録・更新していることです。主治医が評価した値を確認するか、スタッフがGAF評価を実施して記録に残す運用フローが必要になります。
【管理者向け】GAF評価をスタッフ教育とケア向上につなげる伝え方
評価を面倒と感じるスタッフもいるはずです。GAFは点数を付ける作業ではなく、利用者の変化を見える化する記録として紹介しましょう。「3か月前は35点だったのが今月は48点になった」という記録は、チームの支援の成果を客観的に示すものです。支援の質と記録が連動していることを伝えれば、スタッフの意識向上にもつながります。
▶ GAF尺度の具体的な評価方法・点数の付け方・スタッフへの説明のしかたは、「GAF尺度の評価方法・精神科訪問看護での活用を解説」でまとめています。
グループホーム等・同一建物への訪問がある場合の加算の見直し

精神科の利用者が多く居住するグループホームや障害者支援施設など、同一建物内で複数の利用者に訪問している場合、関連する加算の算定ルールが今回の改定で大きく変わります。
精神科複数回訪問加算・複数名精神科訪問看護加算が「人数×日数」で段階的に逓減
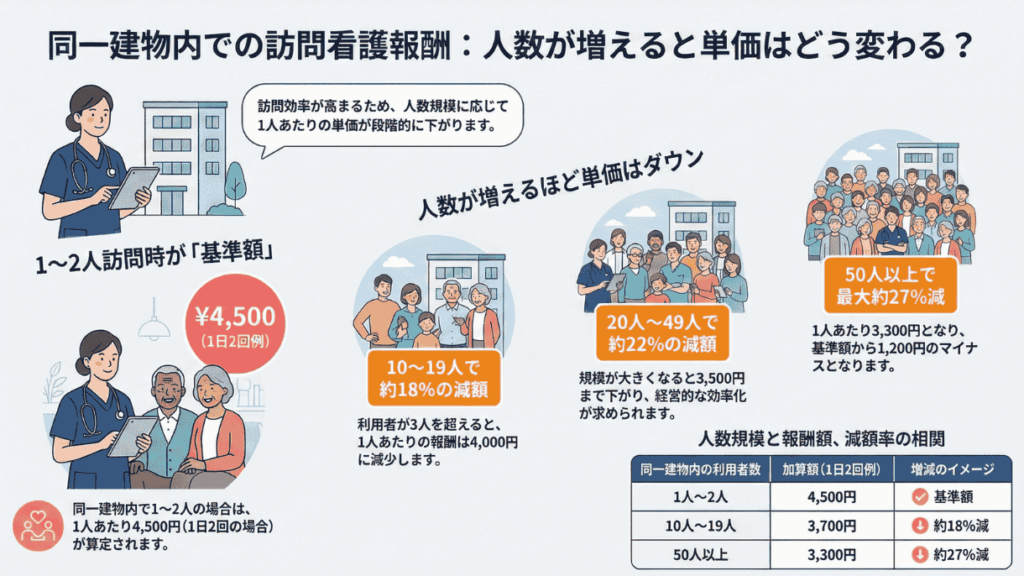
精神科複数回訪問加算、複数名精神科訪問看護加算、夜間・早朝訪問看護加算、深夜訪問看護加算のいずれについても、同一建物内で同一日に算定する利用者の合計人数と1月あたりの算定日数に応じた段階的な評価に見直されました。
例として精神科複数回訪問加算(1日2回の場合)を確認すると、算定人数が1〜2人では4,500円ですが、50人以上では3,300円まで逓減します。グループホームへの訪問が月に複数回ある場合は、改定後の点数表で算定できる金額の変化を事前に確認しましょう。
| 同一日に算定する同一建物内の利用者数 | 精神科複数回訪問加算(1日2回の場合) |
| 1人又は2人 | 4,500円 |
|---|---|
| 3人以上9人以下 | 4,000円 |
| 10人以上19人以下 | 3,700円 |
| 20人以上49人以下 | 3,500円 |
| 50人以上 | 3,300円 |
また、第3章で解説した20分を下回らない適切な時間の実施と記録書への記載の義務は、同一建物居住者向けの精神科訪問看護基本療養費(Ⅲ)においても明確に適用されます。
「包括型訪問看護療養費」が適用される施設では精神科加算は別算定不可
今回の改定では、高齢者向け住まい等に併設・隣接する訪問看護ステーションを対象とした包括型訪問看護療養費が新設されました。
この包括型が適用される訪問日においては、以下の項目は別に算定できません。
- 精神科訪問看護基本療養費
- 複数名精神科訪問看護加算
- 精神科複数回訪問加算
- 夜間・早朝訪問看護加算 など
ただし精神科緊急訪問看護加算については、厚生労働大臣が定める場合を除き、包括型の所定額と別に算定できると規定されています。隣接施設への訪問がある場合は、対象施設かどうかを早めに確認してください。
▶ 医療保険の訪問看護加算の種類・金額・算定要件の一覧は、「医療保険による訪問看護の加算総まとめ」でご確認いただけます。
まとめ:質の高い精神科ケアへの転換点

2026年改定は、精神科特化のステーションが質の高さを正式に評価される大きな転換点です。Type 4(9,030円)の要件を精査し、時間の根拠を残す記録運用を整備すること。そしてGAF評価を単なる数字ではなく、日常の質の高いアセスメントに結びつける姿勢が求められます。
最新の情報に基づき、一つずつ準備を進めていきましょう。
改定の全体像は第1回解説記事(2026年改定・訪問看護全体版)もあわせてご確認ください。時間計算・記録の煩雑な管理にお悩みの方は、改定対応を済ませた『えがおDE看護』の活用もご検討ください。
【2026年改定に対応するために】精神科訪問看護の複雑な業務を効率化
2026年度の診療報酬改定により、訪問時間の厳格な記録や算定ルールの適正化が求められ、管理者の業務負担はさらに増加します。特に、現場の記録と請求データとの整合性チェックや、手作業での同一建物減算・包括型訪問看護の計算は、ヒューマンエラーのリスクを伴います。
改定後の複雑なルールに確実に対応し、スタッフが本来のケアに集中できる環境を作るためには、精神科特有の業務に対応した訪問看護ソフトの活用が効果的です。
「えがおDE看護」なら、精神科訪問看護ステーションが抱える請求の手間を一つのメニューで解決します。
- チェック一つで、精神科の請求データを作成
- 自立支援医療公費の登録・管理も楽々
- 同一建物減算を自動で算定(包括型訪問看護対応)
今の記録運用や請求業務に負担を感じている方は、ぜひ下記より詳細をご参照ください。


















