「ステーションが地域のニーズに応えるためには?」
「介護保険の請求のしくみってどうなってるの?」
5歳以上の高齢者の割合が人口の21%を超えた超高齢社会に入った日本。2021年には高齢化率は29.1%を超え、高齢者数は3,640万人でした。
高齢化はこの先も進むことが予想されており、高まる需要に対応し地域医療に貢献するためにも、訪問看護ステーションにはより良いサービスの提供が求められています。
今回は介護保険による訪問看護の現状や算定について詳しく解説します。
介護保険のことなら大体はわかってるつもり、という方もぜひ最後まで読んで、管理者として必要なより良いサービスを提供していくための知識を深めてください。
介護保険による訪問看護

介護保険制度と訪問看護
1997年に制定された 「介護保険法」が2000年4月から実施され、介護保険制度が始まりました。
介護保険制度は、 介護が必要になってもできる限り住み慣れた住まいで自立した生活ができるように、ケアマネージャーが作成するケアプランのもとに必要な福祉サービスや、訪問看護・リハビリテーション等の医療サービスを総合的に利用できる仕組みです。
介護保険法の対象者の多くは、長期にわたりケアの必要な疾病や障がいのある要支援者または要介護者であり、訪問看護による病状や障がいなどの観察と適切な看護が極めて重要です。
ケアチームのメンバーとして、医療と介護の両方にかか わる看護の特徴を十分に活用し、介護や疾病予防の看護からエンド・オブ・ライフケアまで、チー ムケアの総合力を高めた活動が期待されています。(引用:日本訪問看護財団「訪問看護の仕組み」)
訪問看護ステーションの指定を受けるためには、法律上、健康保険法より優位にある介護保険法に基づき指定居宅サービス事業者の指定を受けなければなりません。
介護保険法の指定事業者は医療保険の指定訪問看護事業者とみなされて、医療保険の訪問看護を実施できます。
指定基準には、設備基準や運営基準、人員基準があります。
3つの基準を満たし、各都道府県知事から「指定居宅サービス事業者」の指定を受けることで、「指定訪問看護ステーション」としてサービスの提供が可能です。
\医療保険と介護保険どちらが適用になるか、介護保険の適用要件についてはコチラ/
介護保険による訪問看護の現状
2022年の厚生労働省の調査によると、訪問看護利用者数の推移は以下のとおりで、要支援者の介護予防訪問看護利用者数は約10万人、要介護者の訪問看護利用者数は約59万人です。特に要介護者の利用者は毎年約4万人ペースで増加しています。
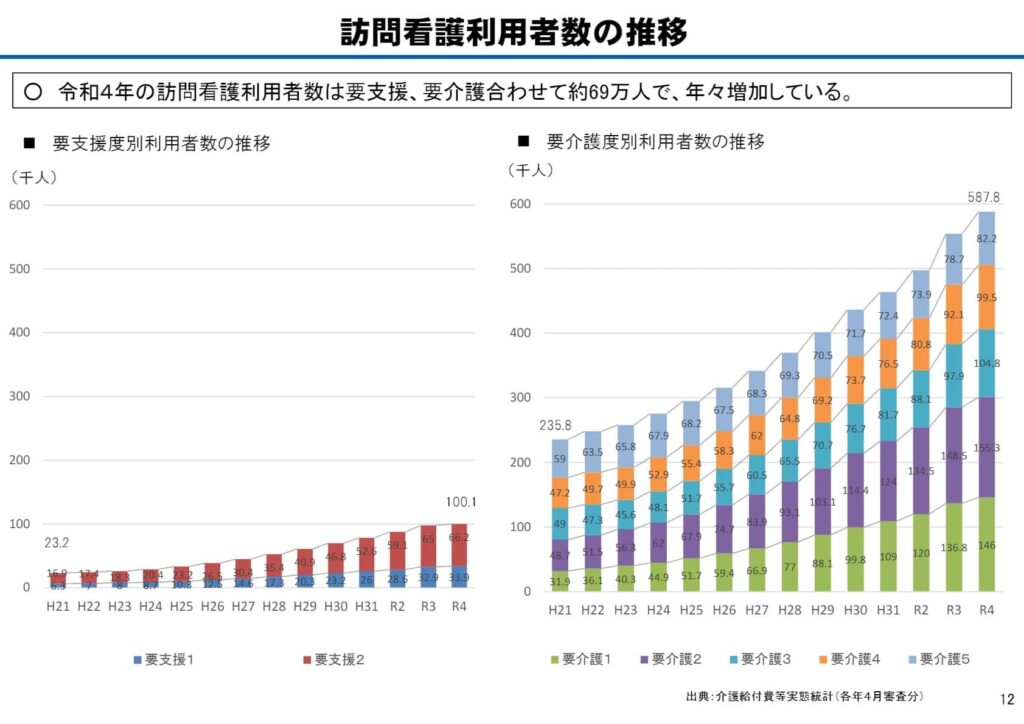
今後も高齢化社会がますます進むにつれさらに増加し、多くの地域で2040年以降にピークを迎えることが見込まれています。(参考:R4厚生労働省「第8回在宅医療及び医療・介護連携に関するワーキンググループ参考資料」)
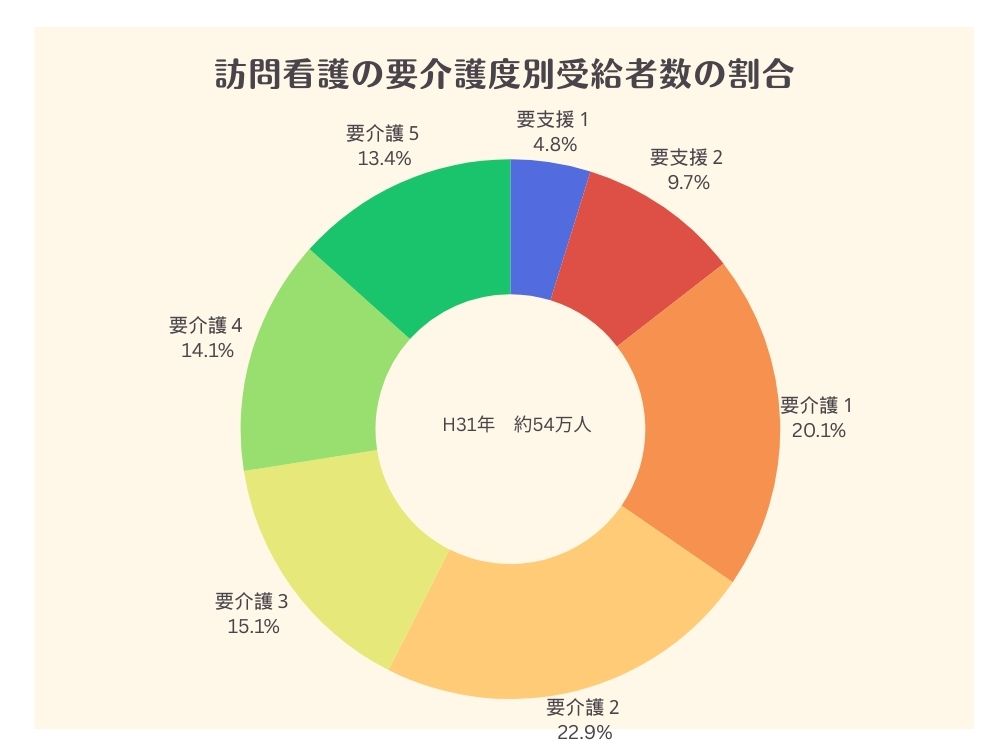
訪問看護利用者の、要介護度別受給者数の割合は以下のとおりで、要介護2が最も多くなっています。
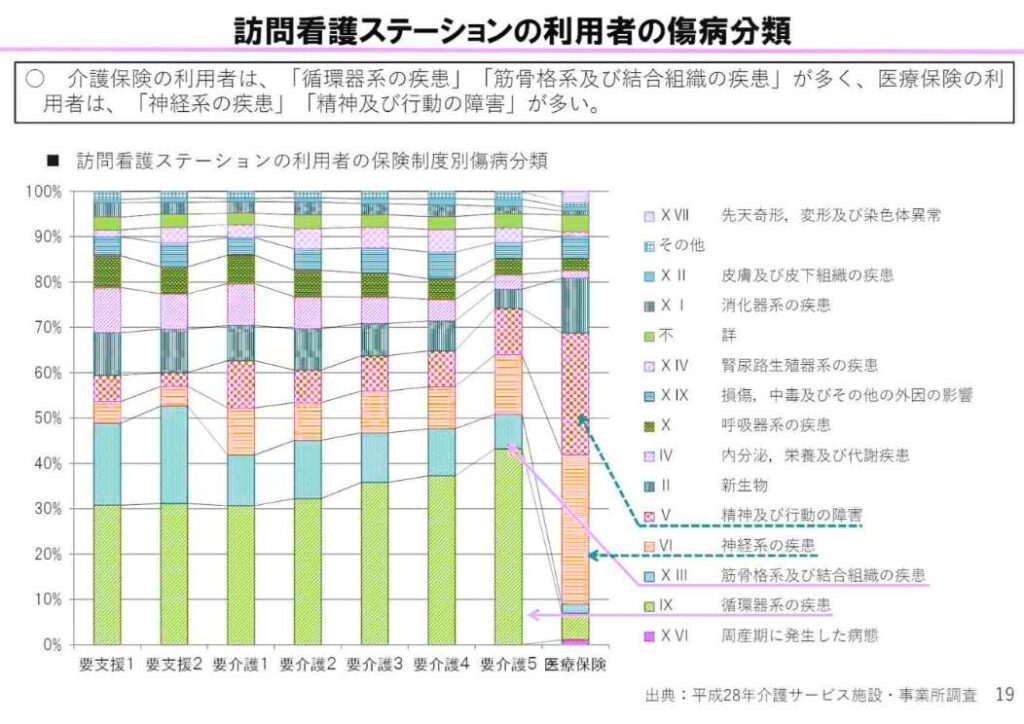
次に、訪問看護ステーション利用者の傷病分類は以下のとおりで、循環器系の疾患をもつ方が最も多いです。
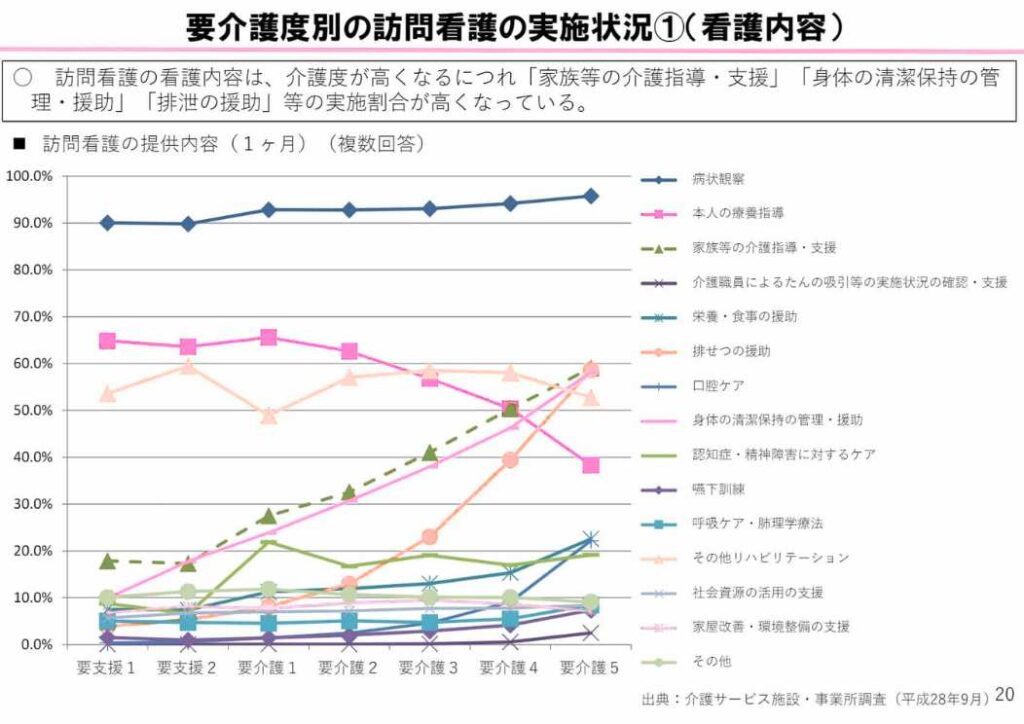
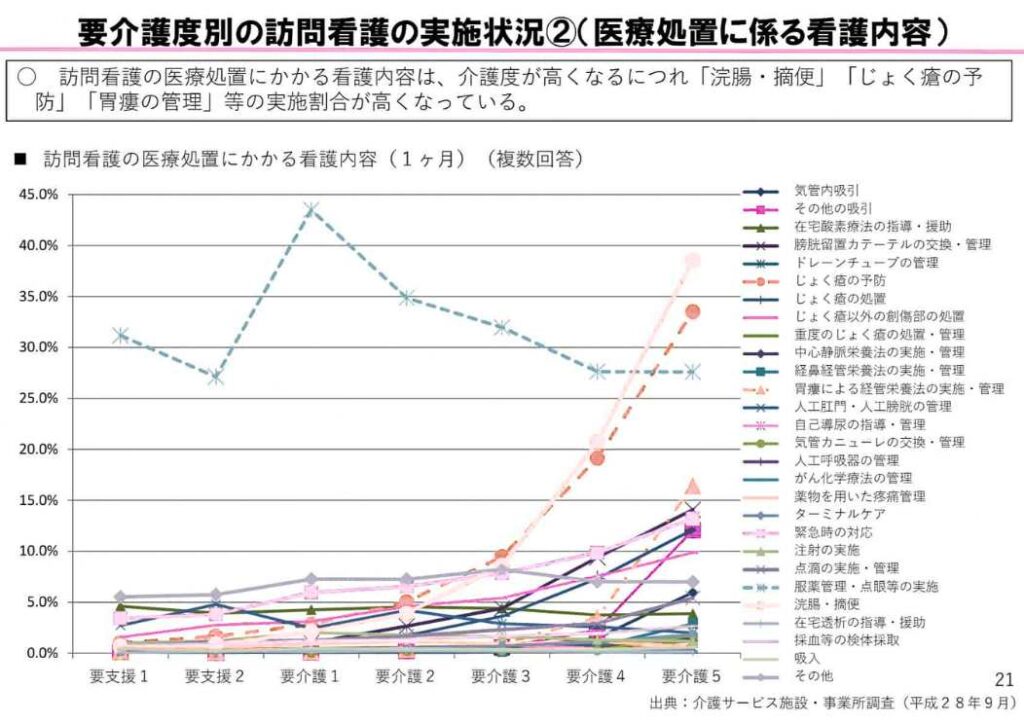
要介護度別の訪問看護実施状況は以下の2つのグラフのとおりです。
リハビリテーションはどの介護でも5割前後実施されています。介護度が高くなるにつれ家族への指導、浣腸など医療処置を含む排泄援助、清潔援助、褥瘡予防などの実施割合が高くなっています。
介護保険による訪問看護の算定
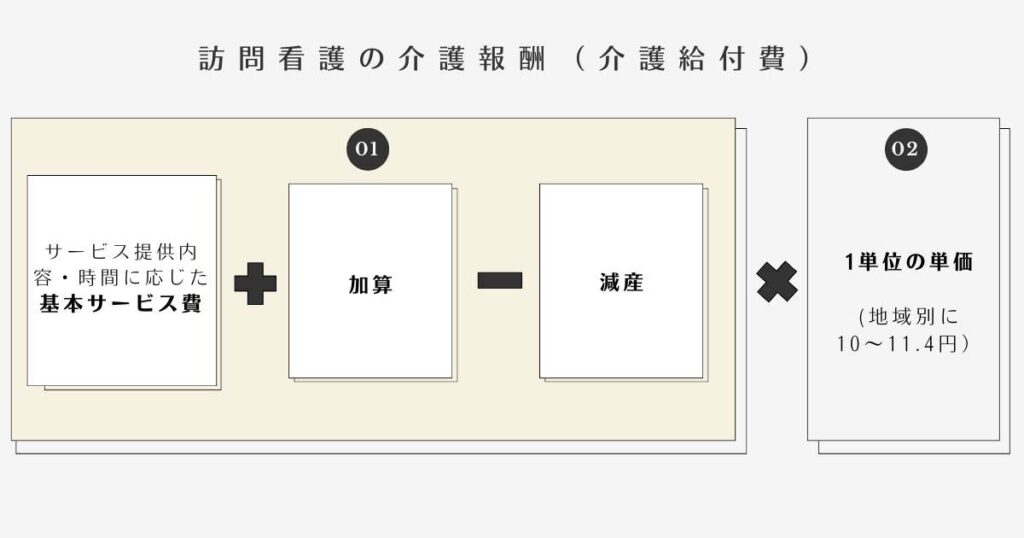
介護保険適用による訪問看護にかかる費用を「介護報酬(介護給付費)」といいます。
介護報酬のしくみは以下のとおりで、①サービスの単位数を計算し、②地域区分ごとの単価をかけたものです。
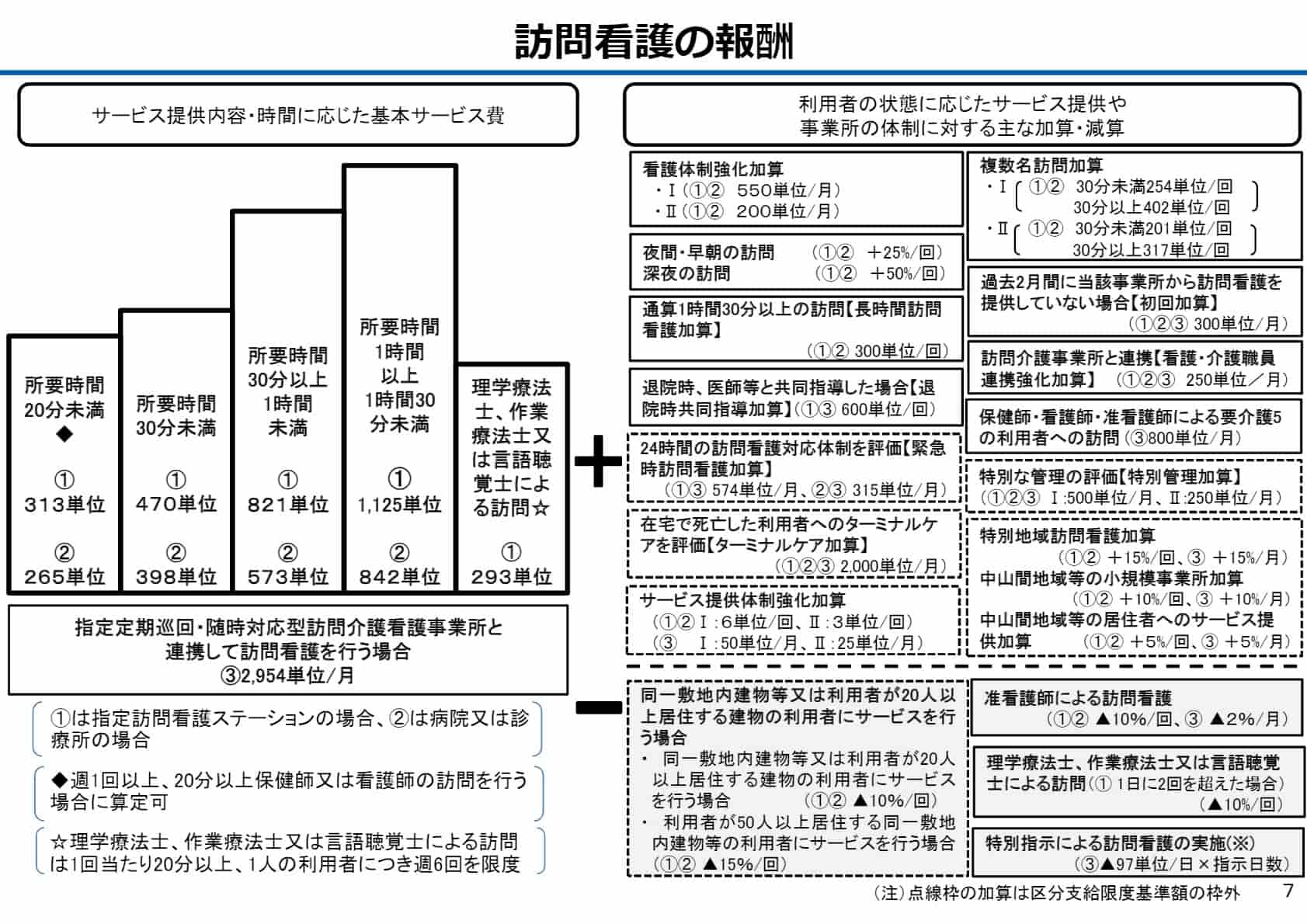
STEP1:単位数を計算
まず以下の図のとおり、サービス提供内容・時間に応じた基本報酬単位に、利用者の状態に応じたサービス提供や営業所の体制に対し加算や減算をし、単位数を算定します。
STEP2:地域区分ごとの単価
次に、計算したサービスごとの単位数に、地域別に設定された1単位の単価を掛けて、介護報酬の金額を算出します。
地域区分ごとの1単位の単価は以下のとおりです。
| 1級地 | 2級地 | 3級地 | 4級地 | 5級地 | 6級地 | 7級地 | その他 | |
| 上乗せ割合 | 20% | 16% | 15% | 12% | 10% | 6% | 3% | 0% |
| 1単位の単価 | 11.40円 | 11.12円 | 11.05円 | 10.84円 | 10.70円 | 10.42円 | 10.21円 | 10円 |
いずれの地域区分にあたるかは、厚生労働省の「地域区分について」をご覧ください。
介護保険による訪問看護の加算
訪問看護ステーションにおける加算制度は、介護が必要になっても安心して地域で暮らすための在宅医療サービスの充実を促し、質の高いケアを提供するために導入されています。
「医療ニーズの高い在宅療養者が増加している中、退院直後からの支援、緊急時対応、ターミナルケア等について、より質の高い訪問看護サービスを効果的・効率的に提供するためにはどのような方策が考えられるか。」という視点で、介護報酬の加算制度についての改定がなされていっています。
これまでの介護報酬改定では、主に以下の加算が見直し・追加されてきました。
- 平成27年度改定:在宅における中重度の要介護者の療養生活に伴う医療ニーズへの対応の評価
- 平成30年度改定:医療ニーズへの対応の強化、ターミナルケアの充実等
- 令和3年度改定:在宅サービスの機能と連携の強化、訪問看護の機能強化、会議や多職種連携におけるICT活用
加算制度を理解することは、質の高いサービスの提供だけでなく、在宅医療のニーズの把握、ステーションの成長と他事業所との差別化につながり、地域医療への貢献となるといえます。
介護保険の訪問看護の加算早見表
介護報酬の加算項目は主に以下のとおりです。
| 加算項目 | 単位数 | 届出 | ポイント | 内容・要件 |
| 訪問看護体制強化加算(Ⅰ) 訪問看護体制強化加算(Ⅱ) | (Ⅰ)500単位/月 (Ⅱ)200単位/月 | ◎ | 訪問看護体制加算の算定要件を満たし、高度な医療を望むご利用者に対する訪問看護体制を整え、提供した場合に加算されるものです。 ① 算定日が属する月の前6ヵ月において実ご利用者数の総数のうち、緊急時訪問看護加算を算定した実ご利用者数の割合が50%以上であること ②算定日が属する月の前6ヵ月において実ご利用者数の総数のうち、特別管理加算を算定した実ご利用者数の割合が20%以上であること ③(Ⅰ)算定日が属する月の前12ヵ月において5名以上のターミナルケア加算を算定すること (Ⅱ)算定日が属する月の前12ヵ月において1名以上のターミナルケア加算を算定すること ④地域の医療機関(訪問看護事業所)と訪問看護ステーション間で連携し、相互研修や実習生の受け入れ等を行い、能力向上や人材確保に貢献する取り組みを推進すること ⑤訪問看護の提供にあたる従業者総数に占める看護職員の割合が6割以上 | |
| 早朝・夜間加算 | +25%/回 | × | 緊急訪問時、月の2回目から | 6:00-8:00, 18:00-22:00 |
| 深夜加算 | +50%/回 | × | 緊急訪問時、月の2回目から | 22:00-6:00 |
| 長時間訪問看護加算 | 300単位/回 | × | 特別管理加算対象者で90分以上を超えて訪問看護を実施する場合。 | |
| 退院時共同指導加算 | 600単位/月 | × | 初回加算との併用× ICTの利用もOK | 病院、診療所または介護老人保健施設に入院中または入所中のご利用者が退院または退所するに当たり、利用者またはその家族に対し訪問看護事業所の看護師等(准看護師を除く。)と、入院・入所施設の職員(医師・看護師、医師または看護師の指示を受けた准看護師)が、退院時共同指導を行った後に、退院され訪問看護を開始、またその内容を文書で提供した場合に加算するものです。特別な管理を必要とするご利用者については2回算定する場合があります。 |
| 緊急訪問看護加算 | 574単位/月 | ◎ | 24時間の訪問看護体制 | 利用者または家族に対して24時間の連絡体制を取り、同意を頂いた上で、計画外の緊急時訪問を必要に応じて行う体制を取っている場合。 |
| ターミナルケア加算 | 2,000単位/月 | ◎ | 在宅で死亡した利用者へのターミナルケア | ① 死亡日及び死亡日前14日以内に2日以上のターミナルケアを実施していること。 ② 主治医との連携の下に、訪問看護におけるターミナルケアに係る計画及び支援体制についてご利用者及びそのご家族等に対して説明を行い、同意を得てターミナルケアを実施していること。 |
| サービス提供体制強化加算(Ⅰ) サービス提供体制強化加算(Ⅱ) | (Ⅰ)6単位/回 (Ⅱ)3単位/回 | ◎ | ①看護師や理学療法士等が個別で研修計画を作成し、その計画に基づいて研修を受けている ②利用者の情報共有や技術指導を目的とした会議を月に1回程度は開催している ③年1回以上の健康診断を実施している (Ⅰ)勤続7年以上の職員を30%以上配置 (Ⅱ)勤続3年以上の職員を30%以上配置 | |
| 複数名訪問加算(Ⅰ) | 30分未満254単位/回 30分以上402単位/回 | × | 同時に2人の看護師等による訪問 | 以下の一定の条件を満たす訪問の場合に1つの事業所から看護師等が複数名で訪問する場合に算定できる加算です。 ①利用者の身体的理由により1人の看護師等による訪問看護が困難と認められる場合 ②暴力行為、著しい迷惑行為、器物破損行為等が認められる場合 ③その他利用者の状況等から判断して、上記1.2.に準ずると認められる場合 ④利用者やその家族から複数名で訪問を行うことの同意を得ていること 看護師等とは、看護師、准看護師、保健師、理学療法士、作業療法士、言語聴覚士をいいます。 |
| 複数名訪問加算(Ⅱ) | 30分未満201単位/回 30分以上317単位/回 | × | 同時に1人の看護師等と1人の看護補助者による訪問 | 上記複数名訪問加算(Ⅰ)①~④と同じ条件 看護補助者は、資格は不問であるが同行する看護師のいる訪問看護事業所に雇用されている必要があります。 |
| 初回加算 | 300単位/月 | × | 退院時共同指導加算との併用× | 新規に訪問看護計画を作成したご利用者に対して、初回もしくは初回のサービスを行った日の属する月にサービスを行った場合に算定するものです。過去2ヶ月間に当該事業所から訪問看護を提供していない場合も算定できます。 |
| 看護・介護職員連携強化加算 | 250単位/月 | × | 訪問介護事業所と連携 緊急時訪問看護加算の届出が必要 | 訪問看護ステーションの看護職員が訪問介護士に対し、たん吸引等に係る計画書や報告書の作成、緊急時対応についての助言を行った際に算定することができる加算です。 |
| 保健師・看護師・准看護師による要介護5の利用者への訪問 | 800単位/月 | × | ||
| 特別管理加算 | (Ⅰ)500単位/月 (Ⅱ)250単位/月 | ◎ | 厚生労働大臣が定める下記の基準に適合し、都道府県知事等に届出をした場合に、その基準で規程されている区分に従い、加算されるものです。 ◇以下に該当する状態にあるご利用者に対して計画的な管理を行った場合 (Ⅰ)を算定する場合 在宅悪性腫瘍患者指導管理若しくは在宅気管切開患者指導管理を受けている状態又は気管カニューレ若しくは留置カテーテルを使用している状態。 (Ⅱ)を算定する場合 ①在宅自己腹膜灌流指導管理、在宅血液透析指導管理、在宅酸素療法指導管理、在宅中心静脈栄養法指導管理、在宅成分栄養経管栄養法指導管理、在宅自己導尿指導管理、在宅持続陽圧呼吸療法指導管理、在宅自己疼痛管理指導管理、在宅肺高血圧症患者指導管理又はを受けている状態。 ②人工肛門又は人工膀胱を設置している状態 ③真皮を超える褥瘡の状態 ④点滴注射を週3日以上行う必要があると認められる状態 | |
| 特別地域訪問看護加算 | +25%/回 | ◎ | ||
| 中山間地域等の小規模事業所加算 | +10%/回 | |||
| 中山間地域等の居住者へのサービス提供加算 | +5%/回 |
複数の訪問看護ステーションが介入する場合
複数の訪問看護ステーションから訪問する場合には、以下のとおり「それぞれのステーションで算定できる加算」と「いずれかのステーションでのみ算定できる加算」があります。
| 複数の訪問看護ステーションが算定できる加算 |
|---|
| 初回加算 早朝・夜間加算 深夜加算 複数名訪問看護加算 長時間訪問看護加算 看護・介護連携強化加算 |
1つのステーションでのみ算定する加算は、複数のステーションで支援する場合にはお互いに話し合って分配を検討します。
| 1つの訪問看護ステーションでのみ算定できる加算 |
|---|
| 緊急時訪問看護加算 退院時共同指導加算 特別管理加算Ⅰ、Ⅱ ターミナルケア加算 |
介護保険の訪問看護の減算について
介護保険の介護報酬の減算項目は以下のとおりです。
| 減算項目 | 減算単位数 | 要件 |
| 同一建物減算(集合住宅減算) | − 10%/回 | 同一敷地内建物等または利用者が20人以上居住する建物の利用者にサービスを行う場合 |
| − 15%/回 | 利用者が50人以上居住する同一敷地内建物等の利用者にサービスを行う場合 | |
| 准看護師による訪問の減算 | − 10% | 1回あたり20分以上、週に6回まで算定できます。 |
| 理学療法士、作業療法士または言語聴覚士による訪問の減算 | − 10% | |
| 特別指示による訪問看護の減算 | − 97単位/回× 指示日数 |
また令和8年度以降、感染症もしくは自然災害のいずれか、または両方のBCP(業務継続計画)が未策定の場合、基本報酬が減算となる方向です。
同一建物減算(集合住宅減算)
同一建物減算(集合住宅減算)とは、訪問看護ステーションなどが事業所と同一敷地内の建物や、利用者が多い集合住宅において、効率的にサービスを提供できることから設けられている減算です。
要件がわかりにくいので、よく読んで理解しましょう。
- 事業所と同一敷地内建物に利用者が50人未満…-10%
- 利用者が20人以上居住する建物…-10%
- 事業所と同一敷地内建物に利用者が50人以上…-15%
同一敷地内建物等とは?
同一敷地内建物等とは、訪問看護事業所と同一の敷地内の建物、隣接する敷地内の建物、同一の建物で効率的なサービスの提供が可能な建物を指します。
広大な敷地に複数の建物が点在する場合や、隣接する敷地でも道路や河川などで敷地が隔たれており迂回が必要な場合など、サービスの効率化に繋がらないような位置関係の建物については減算の対象となりません。
理学療法士、作業療法士または言語聴覚士が1日に3回以上の介護予防訪問看護を行った場合
理学療法士、作業療法士または言語聴覚士による訪問は-10%減算となりますが、要支援の方に1日に3回以上の訪問看護を行った場合はさらに減算され-50%の減算となります。
例)1日の介護予防訪問看護が3回である場合の介護予防訪問看護費 1回単位数×(50/100)×3回
理由としては、理学療法士、作業療法士または言語聴覚士による介護予防訪問看護は、その訪問が看護業務の一環としてのリハビリテーションを中心としたものである場合に、 看護職員の代わりに訪問させるという位置付けであることです。
医療ニーズの高いケアやターミナルケアが必要な利用者に対する訪問看護の需要が増加する中、要支援の方に対するリハビリテーションは、介護予防を目的とした通所サービスが重視されるようになっています。
介護予防訪問看護とは?
介護保険による訪問看護では、要介護者への訪問看護を「訪問看護」、要支援者への訪問看護を「介護予防訪問看護」と呼びます。
介護保険による訪問看護のQ&A

Q介護保険による訪問看護と訪問リハビリは同日算定ができる?
⇒支給限度額の範囲内であればリハビリテーションを含む訪問看護の回数に制限はありませんので、同日に算定できます。
ただし、同職種の場合、訪問看護の間隔は2時間あける必要があります。また、介護保険と医療保険それぞれどちらも使用し訪問リハビリを受けることはできず、介護保険優先となります。
Q介護保険の訪問看護で点滴は毎日できる?
⇒週3回以上の点滴治療が必要と認められる場合、医師による在宅患者訪問点滴注射指示書の交付が必要です。
在宅患者訪問点滴注射指示書は、利用者1人につき週1回、月に何度も交付可能で、有効期限は最大7日です。
主治医が利用者の急性増悪等で週4日以上の頻回の訪問が必要と認めた場合は、特別訪問看護指示書を交付してもらう必要があり、医療保険による訪問看護となります。
週1〜2回の点滴が必要な場合であっても主治医からの点滴の指示は必要です。
点滴を正確に実施できるようその内容と方法が明確に記載された文書(指示書)であれば、通常の訪問看護指示書その他の様式であっても差し支えありません。
Q介護保険による訪問看護にも指定難病の方の公費54は適用されるの?
⇒指定難病の方への訪問看護サービスにも特定医療費助成(公費54)は適用されます。
以下の8つの指定難病は、介護保険制度で40歳〜64歳の2号被保険者が、要介護認定を受けるための要件である16の特定疾病の中にも位置付けられています。
- 悪性関節リウマチ
- 筋萎縮性側索硬化症
- 後縦靱帯骨化症
- パーキンソン病
- 多系統萎縮症
- プリオン病
- 広範脊柱管狭窄症
- 脊髄小脳変性症
Q介護保険による訪問看護で自立支援医療は適用されるの?
⇒介護保険の範囲内で受けた精神障害に関する訪問看護サービスのみが、自立支援医療(精神通院医療)の対象となります。
訪問看護サービス利用料のうち、介護保険で定められた自己負担額の合計が自立支援医療で認定を受けた自己負担上限月額を超えた部分について、自立支援医療費で請求します。
まとめ

今回は、管理者が知っておきたい介護保険による訪問看護について解説しました。
利用者が住み慣れた地域で安心して生活できるように、現状とニーズや算定のしくみを把握し理解を深めることが大切です。
この記事が参考になれば幸いです。
えがおDE看護は”電子カルテ機能”と”レセプト請求機能”に特化して、26年現場の声や複雑な制度に対応し続 けているので、訪問看護ステーション業務をお任せできます。
管理者の本来の使命であるステーション運営を通じた「良質な看護サービスの提供」 に当たり前に集中できる 毎日を実現します。是非お問い合わせください。
最後まで読んで下さってありがとうございました。



















